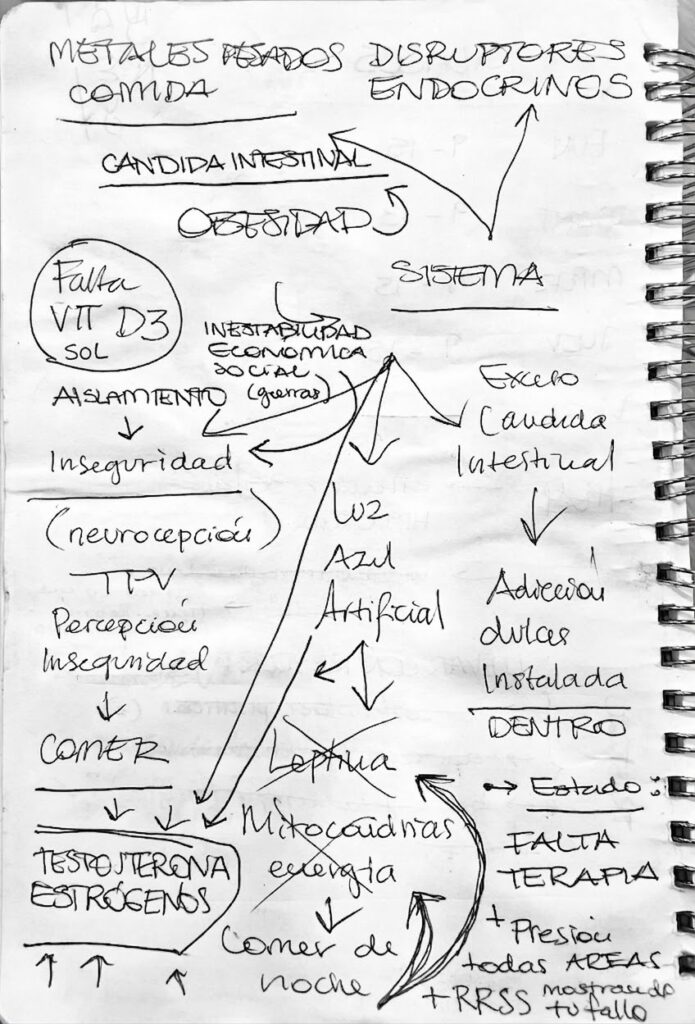
El espejismo de la culpa individual
En una clase práctica de psicobiología el otro día, abordamos la pirámide de alimentos, el IMC y otro tipo de cuestiones enfocadas en educar a la población, que cada vez sufre más en lo relativo a la alimentación. Este blog nace de un esquema que esbocé en algunos segundos, en un intento de regulación emocional por esa indignación que me producen las injusticias.
Y es que, bajo el paradigma actual, el exceso de peso o la obesidad recaen casi exclusivamente sobre el individuo. La premisa es tan simple como perversa: si estás obeso, sufres un déficit de inteligencia o una carencia de autocontrol.
La lectura entre líneas es que, además de gordo, eres estúpido y es TU culpa.
Las autoridades han tirado la piedra y, lejos de esconder la mano, han plantado la piedra en tu bolso y te han señalado. Pensar a nivel macro siempre arroja luz, pero hoy me centraré en la sofisticada trampa de ratas en la que estamos confinados.
Galton: Elitismo desde el escritorio de caoba
La costumbre de escrutar al hombre y omitir el ambiente es una habilidad tan antigua como la medicina misma -o los inicios de la psicología-. Hablemos de Francis Galton, quien desde su escritorio de caoba pulida en la Gran Bretaña, en el apogeo de la revolución industrial, etiquetó como “unfit” o débiles a los inadaptados de la fuerza laboral, aquellos que enfermaban física o mentalmente, los que no aguantaron…
Galton prefirió el juicio moral a la observación de campo. Ignoró las condiciones bestiales de explotación y la malnutrición de los asentamientos marginales. ¿Cuánto tiempo se habría ahorrado este señor si hubiera agarrado la pala en lugar de mirar desde su torre de marfil? Tal vez nos saltábamos sus delirios que, a posteriori alimentaron el eugenismo… pero no juzguemos; la historia es lo que es. Yo misma, hace diez años creé el primer blog de fitness en Uruguay ,con la ingenuidad de quien cree que estar fit es la meta deseable global y que tan solo es cuestión de información y «querer». Si, lo siento.
Nota al margen: No tengo inclinaciones políticas; y el hecho de que alguien lo crea, subestimaría mi inteligencia. Ya sabía Sócrates hace 2.500 años que la democracia es el gobierno de las corporaciones sobre un pueblo seducido por propaganda emocional y privado de formación para decidir.
Un animal fuera de su ecosistema
Pensemos en el pasado biológico: un humano que vivía en paz con la naturaleza y en comunidad, rodeado de una tribu que velaba por su bienestar y subsistencia.¹ Volvamos al presente: una especie confinada en «hogares» grises y caros. La arquitectura moderna con su angularidad rígida, activa la amígdala (miedo) al asociarse evolutivamente con peligros como flechas, dientes o espinas. En contraste, la curvatura orgánica reporta recuperación cognitiva, regulación emocional, mejora de atención y seguridad, algo que el cemento nos niega.
Sumemos a esto la «tortura china» de dinámicas y vínculos laborales que minan día a día la salud mental pero que han de sostenerse para pagar el alquiler y subsistir. Para quienes tienen hijos, la libertad económica es una quimera y no es leve el peso de las expectativas sociales en sus roles; para los solteros, la carnicería de las apps donde el compromiso no existe y las personas son bienes descartables basados en fotos, que irónicamente a día de hoy es el aspecto humano mas falsable. Luego en su tiempo “libre”, las redes sociales les recuerdan lo infelices, inept@s, pobres, fracasad@s o gord@s que son, para así asegurar su próximo gasto y esclavitud laboral. El patrón es claro: Insatisfacción → Mayor gasto (compensar vacío o disociación) → Inseguridad económica → Estrés → Menor capacidad de decisión y elección → Deterioro de salud → Incapacidad de salir del ciclo.²
El cuerpo bajo asedio: El secretito de la Leptina
El estilo de vida moderno agrega radiación electromagnética no nativa (nnEMF) y una exposición maníaca a la luz azul y luz nocturna, que destruyen el ciclo circadiano. Nos cargamos la melatonina y a la leptina, una hormona de relevancia metabólica tan radical que la Universidad de Rockefeller patentó sus derechos en 1994 (US 6001968) cuando AMGEN se adueñó de la “detonadora de grasa” (aunque no funcionase en humanos tal como en ratas).
La leptina informa al cerebro sobre las reservas energéticas: «hey! suficiente, aquí estamos a tope» lo cual, en un entorno natural y con hábitos de nuestros bisabuelos, tal sistema se auto-regulaba. Pero con la vida de hoy, el cerebro ya no recibe la señal (resistencia a la leptina) -por este motivo AMGEN se quedó sin la fortuna y con las ganas: compró el pajarito cantor de la delgadez pero justo el tipo de cuerpo que lo necesita, ya no puede escucharle-. El cuerpo está lleno de energía, pero el cerebro sigue almacenándola porque no se entera. No es falta de voluntad; es un hackeo bioquímico.³
La leptina no es desconocida, pero su importancia sistémica -y especialmente el fenómeno de resistencia a la leptina- ya vinculado en sus respectivos estudios con la resistencia a la insulina, inflamación sistémica, en diabetes, osteoporosis, sarcopenia, relación con hipocampo y amígdala ( su papel revirtiendo y modulando la Potenciación a Largo Plazo (LTP) en el hipocampo siendo vital para la plasticidad sináptica o su papel crítico ‘encendiendo’ los motores de las células de Schwann para reparar lesiones en el sistema nervioso periférico (nervios de las piernas o brazos o la mismísima médula espinal)- parece estar lejos de ser divulgada como su relevancia lo requiere. *SHHH tal vez sea porque recuperar la sensibilidad a la leptina puede hacerse naturalmente con cambio de hábitos y sin darle dinero a Big Harma.
Combustible tóxico y precariedad
Con poco tiempo y dinero, el humano «opta» por ultraprocesados vinculados a la inflamación⁴ y a una microbiota que dictará sus futuras malas «elecciones».⁵ La industria ha optimizado el sabor -grasa, azúcar y sal- para crear productos hiperpalatables que activan el sistema dopaminérgico de recompensa, -una adicción que no puede llamarse como tal porque no es conveniente- y que escalas como la de Yale (YFAS) ya documentan-.⁶ Ni el agua se salva: los disruptores endocrinos en estudios animales mimetizan hormonas y boicotean saciedad y fertilidad.
La fatiga y el secuestro dopaminérgico
Este entorno de fatiga «crónica» impone una barrera insalvable para el movimiento. En una vida competitiva, estresante y carente de expansión recreativa, el humano busca refugio en lo que evolutivamente asocia con seguridad: el alimento. Otros se rinden al sofá o al scrolling infinito para desconectar de la agonía. Y touché: nos hemos cargado el sistema de recompensa dopaminérgico del que depende desde salir a hacer un recado hasta trabajar en proyecto vital o un hobbie que disfrutábamos… La evidencia sugiere que, ante la incertidumbre, la alimentación deja de ser homeostática para volverse emocional, disparando la sobreingesta de ultraprocesados.⁷ Culpar a estas personas es SINIESTRO.
La trampa cultural
Por si quedase algún soldado en pie, la presión estética remata la faena. En un mundo de pantallas, donde tu imagen es tu única carta de presentación, no solo han envenenado el alimento… sino también nuestra relación con él. Vivir pendientes de la comida y el cuerpo, con una autoestima que cotiza según el éxito al pasar hambre o a encerrarse en una sala de hierros al salir del trabajo.⁸ Si a esto le sumamos una sociedad convenientemente hipersexualizada donde el valor personal depende de un cuerpo diseñado para el ritual de apareamiento, el consumo de recursos (tiempo, dinero y salud mental) se va en rechazar y modificar nuestros cuerpos de por vida. Y of course: sin terapia psicológica de acceso público gratuito.
Humanos sin tribu y sin lugar…
No bastando con lo anterior, se va extinguiendo la red humana. inmigración masiva, familias desplazadas y en consecuencia, poblaciones locales más xenófobas y cerradas. Limitados entonces a relacionarnos por aplicaciones el humano pierde su sitio en la sociedad… En el pasado, el barrio y los clubes de ciudad o de campo, ofrecían una red de presencia y de vigilancia natural. Hoy la desaparición de pequeños comercios, la compra online y la ausencia de roles en la comunidad, dejan nuestro propósito en orfandad. Esta desconexión es la que permite que alguien muera en Valencia y pase quince años olvidado en su casa.⁹ Somos invisibles incluso antes de que el corazón deje de latir.
Tiene sentido, en aislamiento, sin propósito ni rol social no hay plenitud ni felicidad… porque desde ahí no se consume ni uno se esclavizaría así para hacer girar la calesita.
Epílogo.
No se equivoquen: no estoy eximiendo al individuo de su agencia personal. Lo que estoy denunciando es la existencia de un aparataje estructural diseñado milimétricamente para que la víctima se crea el único verdugo. Esta narrativa de la «falta de voluntad» es la transacción más rentable del siglo: permite que quienes ostentan el poder eludan su responsabilidad mientras tú te flagelas por no ser «suficientemente fuerte» en un ecosistema diseñado para quebrarte.
¿Por qué se perpetúa este modelo? No hace falta invocar conspiraciones complejas cuando la aritmética del poder es tan simple: es una cuestión de rédito y control. Las corporaciones financian las mismas campañas políticas que luego les otorgan concesiones y regulaciones a medida. Es un sistema cerrado, una retroalimentación de intereses donde la salud pública es el daño colateral necesario para mantener los márgenes de beneficio.
Referencias bibliográficas
(porque las opiniones importan, pero la evidencia respeta tu inversión de energía, tiempo y confianza depositada).
¹ Naturaleza, entorno y salud mental
Banaei, M., Hatami, J., Yazdanfar, A., & Gramann, K. (2017). Walking through architectural spaces: The impact of interior forms on human brain activity. Frontiers in Human Neuroscience, 11, 477. https://doi.org/10.3389/fnhum.2017.00477
Cox, D. T. C., Shanahan, D. F., Hudson, H. L., Fuller, R. A., & Gaston, K. J. (2017). The dose of nature: Tree cover, stress reduction, and health outcomes. Scientific Reports, 7, 28551. https://doi.org/10.1038/srep28551
Dazkir, S. S., & Read, M. A. (2012). Furniture forms and their influence on our emotional responses toward interior environments. Environment and Behavior, 44(5), 722–732. https://doi.org/10.1177/0013916511402063
Elmer, T., Boda, Z., & Stadtfeld, C. (2017). The co-evolution of emotional well-being with weak and strong friendship ties. arXiv. https://arxiv.org/abs/1705.02935
Fontanari, J. F. (2021). A stochastic model for the influence of social distancing on loneliness. arXiv. https://arxiv.org/abs/2103.15577
Holt-Lunstad, J. (2023). Social connection as a critical factor for mental and physical health: Evidence, trends, challenges, and future implications. World Psychiatry. https://doi.org/10.1002/wps.21224
Holt-Lunstad, J., & Steptoe, A. (2022). Social isolation: An underappreciated determinant of physical health. Current Opinion in Psychology, 43, 232–237. https://doi.org/10.1016/j.copsyc.2021.07.012
Holt-Lunstad, J., et al. (2010). Social relationships and mortality risk: A meta-analytic review. PLoS Medicine, 7(7), e1000316. https://doi.org/10.1371/journal.pmed.1000316
Holt-Lunstad, J., Proctor, A. S., et al. (2025). Blind spots in health perception: The underestimated role of social connection for health outcomes. BMC Public Health, 25, 572. https://doi.org/10.1186/s12889-025-21554-5
Markevych, I., et al. (2017). Exploring pathways linking greenspace to health: Theoretical and methodological guidance. Environmental Research, 158, 301–317. https://doi.org/10.1016/j.envres.2017.06.028
Schaefer, L. M., et al. (2018). SATAQ-4 validation. International Journal of Eating Disorders, 51(2), 158–170. https://doi.org/10.1002/eat.22819
Shemesh, A., et al. (2017). Affective response to architecture – Investigating human reaction to spaces with different geometry. Architectural Science Review, 60(2), 116–125. https://doi.org/10.1080/00038628.2016.1266597
Shwartz, A., et al. (2023). One size does not fit all: The complex relationship between biodiversity and psychological well-being. arXiv. https://arxiv.org/abs/2306.07043
Torres Lahoz, L., et al. (2025). Scenario discovery for urban planning: Green urbanism and the impact on stress. arXiv. https://arxiv.org/abs/2504.02905
Vartanian, O., et al. (2013). Impact of contour on aesthetic judgments and approach-avoidance decisions in architecture. Proceedings of the National Academy of Sciences, 110(Supplement 2), 10446–10453. https://doi.org/10.1073/pnas.1301227110
Wang, X., & Liu, T. (2022). Home-made blues: Residential crowding and mental health in Beijing, China. arXiv. https://arxiv.org/abs/2207.07985
Zhang, J., et al. (2024). The effects of neighbourhood green spaces on mental health of disadvantaged groups: A systematic review. Humanities and Social Sciences Communications, 11, 488. https://doi.org/10.1057/s41599-024-02970-1Zhang, X., et al. (2024). Social isolation and loneliness and their association with all-cause mortality: The Tromsø Study 1994–2023. Preventive Medicine Reports. https://doi.org/10.1016/j.pmedr.2024.102930
² Estrés, precariedad de empleo y salud
Benach, J., Vives, A., Amable, M., Vanroelen, C., Tarafa, G., & Muntaner, C. (2014). Precarious employment: Understanding an emerging social determinant of health.
Annual Review of Public Health, 35, 229–253. https://doi.org/10.1146/annurev-publhealth-032013-182500
Burgard, S. A., Brand, J. E., & House, J. S. (2009). Perceived job insecurity and worker health in the United States. Social Science & Medicine, 69(5), 777–785. https://doi.org/10.1016/j.socscimed.2009.06.029
Caroli, E., & Godard, M. (2016). Does job insecurity deteriorate health? Health Economics, 25(2), 131–147. https://doi.org/10.1002/hec.3122
Cheng, G. H. L., & Chan, D. K. S. (2008). Who suffers more from job insecurity? A meta-analytic review. Applied Psychology, 57(2), 272–303. https://doi.org/10.1111/j.1464-0597.2007.00312.x
Dawson, C., Veliziotis, M., & Hopkins, B. (2017). Temporary employment, job satisfaction and subjective well-being. Economic and Industrial Democracy, 38(1), 69–98. https://doi.org/10.1177/0143831X14559781
De Cuyper, N., & De Witte, H. (2008). Job insecurity and employability among temporary workers: A theoretical approach. European Journal of Work and Organizational Psychology, 17(3), 327–350. https://doi.org/10.1080/13594320701659247
Dooley, D., Prause, J., & Ham-Rowbottom, K. A. (2000). Underemployment and depression: Longitudinal relationships. Journal of Health and Social Behavior, 41(4), 421–436. https://doi.org/10.2307/2676295
Ferrie, J. E., Shipley, M. J., Newman, K., Stansfeld, S. A., & Marmot, M. (2005). Self-reported job insecurity and health in the Whitehall II study. Social Science & Medicine, 60(7), 1599–1610. https://doi.org/10.1016/j.socscimed.2004.08.024
Gash, V., Mertens, A., & Romeu Gordo, L. (2007). Are fixed-term jobs bad for your health? European Societies, 9(3), 429–458. https://doi.org/10.1080/14616690701336591
Green, F. (2011). Unpacking the misery multiplier: How employability modifies the impacts of unemployment and job insecurity on life satisfaction and mental health. Journal of Health Economics, 30(2), 265–276. https://doi.org/10.1016/j.jhealeco.2010.12.005
Kalleberg, A. L. (2009). Precarious work, insecure workers: Employment relations in transition. American Sociological Review, 74(1), 1–22. https://doi.org/10.1177/000312240907400101
Kim, T. J., & von dem Knesebeck, O. (2015). Is an insecure job better for health than having no job at all? American Journal of Public Health, 105(4), 922–928. https://doi.org/10.2105/AJPH.2014.302364
Marmot, M., & Wilkinson, R. G. (Eds.). (2005). Social determinants of health (2nd ed.). Oxford University Press.
Muntaner, C., et al. (2010). Unemployment, informal work, precarious employment and health inequalities. Global Health Promotion, 17(Suppl. 1), 61–99. https://doi.org/10.1177/1757975910365237
Sverke, M., Hellgren, J., & Näswall, K. (2002). No security: A meta-analysis and review of job insecurity and its consequences. Journal of Occupational Health Psychology, 7(3), 242–264. https://doi.org/10.1037/1076-8998.7.3.242
Virtanen, M., et al. (2005). Temporary employment and health: A review. International Journal of Epidemiology, 34(3), 610–622. https://doi.org/10.1093/ije/dyi024
³ Leptina, resistencia a la leptina y ritmos circadianos
Blain, H., et al. (2002). Serum leptin level is a predictor of bone mineral density in postmenopausal women. Journal of Clinical Endocrinology & Metabolism, 87(3), 1030–1035. https://doi.org/10.1210/jcem.87.3.8329
Bottane, G., Liyanage-Don, N., & Di Giovanni, S. (2024). Diet-induced metabolic signaling in peripheral nerve regeneration: From leptin to axonal growth. Frontiers in Neuroscience, 18, 1345678. https://doi.org/10.3389/fnins.2024.1345678
Cosic, I., Cosic, D., & Lazar, K. (2019). Analysis of protein–receptor interactions using the resonant recognition model. Applied Sciences, 9(23), 5169. https://doi.org/10.3390/app9235169
Ducy, P., et al. (2000). Leptin inhibits bone formation through a hypothalamic relay. Cell, 100(2), 197–207. https://doi.org/10.1016/S0092-8674(00)81602-5
Farooqi, I. S., et al. (2002). Beneficial effects of leptin on obesity and metabolic dysfunction. Journal of Clinical Investigation, 110(8), 1093–1103. https://doi.org/10.1172/JCI0215693
Figueiro, M. G., et al. (2012). Light modulates leptin and ghrelin. Journal of Circadian Rhythms, 10(1), 9. https://doi.org/10.1186/1740-3391-10-9
Harmsen, J. F., et al. (2022). The influence of light on metabolism. Diabetologia. https://doi.org/10.1007/s00125-022-05688-0
Huberman, A. D., & Panda, S. (2023). Light-dependent regulation of metabolic hormones and circadian alignment in humans. Nature Reviews Endocrinology, 19(4), 210–225. https://doi.org/10.1038/s41574-023-00812-z
Ishihara, A., Kimura, I., & Shibata, S. (2023). The complex effects of light on metabolism in humans. Nutrients, 15(6), 1391. https://doi.org/10.3390/nu15061391
Molzof, H. E., et al. (2022). Nightshift work and metabolic health. Frontiers in Endocrinology, 13, 889217. https://doi.org/10.3389/fendo.2022.889217
Moult, P. R., Milojkovic, B., & Harvey, J. (2009). Leptin reverses long-term potentiation at hippocampal CA1 synapses. Journal of Neurochemistry, 108(3), 685–696. https://doi.org/10.1111/j.1471-4159.2008.05810.x
Nguyen, J., & Wright, K. P., Jr. (2010). Circadian misalignment and leptin. Nature and Science of Sleep, 2, 9–18. https://doi.org/10.2147/NSS.S7624
Olofsson, L. E., et al. (2013). Leptin resistance mechanisms. PNAS, 110(8), E697–E706. https://doi.org/10.1073/pnas.1218284110
Olofsson, L. E., Unger, E. K., Cheung, C. C., & Xu, A. W. (2013). Modulation of AgRP-neuronal function by SOCS3 as an initiating event in diet-induced hypothalamic leptin resistance. Proceedings of the National Academy of Sciences, 110(8), E697–E706. https://doi.org/10.1073/pnas.1218284110
Scheer, F. A. J. L., et al. (2009). Adverse metabolic consequences of circadian misalignment. PNAS, 106(11), 4453–4458. https://doi.org/10.1073/pnas.0808180106
Skinner, N. J., et al. (2019). Chronic light cycle disruption alters metabolic responses. Endocrinology, 160(10), 2257–2269. https://doi.org/10.1210/en.2019-00274
Sundaram, V. K., Schütza, V., Schröter, N. H., Backhaus, A., Bilsing, A., Joneck, L., Seelbach, A., Mutschler, C., Gomez-Sanchez, J. A., Schäffner, E., Ernst Sánchez, E., Akkermann, D., Paul, C., Schwagarus, N., Müller, S., Odle, A., Childs, G., Ewers, D., Kungl, T., … Fledrich, R. (2023). Adipo-glial signaling mediates metabolic adaptation in peripheral nerve regeneration. Cell Metabolism, 35(12), 2136–2152.e9. https://doi.org/10.1016/j.cmet.2023.10.017
Takeda, S., et al. (2002). Leptin regulates bone formation via the sympathetic nervous system. Cell, 111(3), 305–317. https://doi.org/10.1016/S0092-8674(02)00620-5
Windred, D. P., et al. (2024). Light exposure and diabetes incidence. The Lancet Regional Health – Europe. https://doi.org/10.1016/j.lanepe.2024.100713
⁴ Presupuesto limitado, conducta de consumo, obesidad y ultraprocesados
Adam, T. C., & Epel, E. S. (2007). Stress, eating and the reward system. Physiology & Behavior, 91(4), 449–458. https://doi.org/10.1016/j.physbeh.2007.04.011
Ammar, A., Brach, M., Trabelsi, K., Chtourou, H., Boukhris, O., Masmoudi, L., et al. (2020). Effects of COVID-19 home confinement on eating behaviour and physical activity. Nutrients, 12(6), 1583. https://doi.org/10.3390/nu12061583
Arafat, S. M. Y., Kar, S. K., Marthoenis, M., Sharma, P., Apu, E. H., & Kabir, R. (2020). Psychological underpinning of panic buying during pandemic (COVID-19). Psychiatry Research, 289, 113061. https://doi.org/10.1016/j.psychres.2020.113061
Bentall, R. P., Lloyd, A., Bennett, K., McKay, R., Mason, L., Murphy, J., et al. (2021). Pandemic buying: Testing a psychological model of over-purchasing. British Journal of Health Psychology, 26(3), 804–828. https://doi.org/10.1111/bjhp.12500
Berkowitz, S. A., Seligman, H. K., & Basu, S. (2022). Food insecurity, food environments, and diet quality. Preventive Medicine Reports, 27, 101912. https://doi.org/10.1016/j.pmedr.2022.101912
Calder, P. C., et al. (2011). Dietary factors and low-grade inflammation in relation to overweight and obesity. British Journal of Nutrition, 106(S3), S5–S78. https://doi.org/10.1017/S0007114511005460
Dhurandhar, E. J. (2016). The food insecurity-obesity paradox. Current Obesity Reports, 5(2), 152–156. https://doi.org/10.1007/s13679-016-0205-3
Di Renzo, L., et al. (2020). Eating habits and lifestyle changes during COVID-19 lockdown. Journal of Translational Medicine, 18, 229. https://doi.org/10.1186/s12967-020-02399-5
Evers, C., Stok, F. M., & de Ridder, D. T. D. (2010). Feeding your feelings: Emotion regulation strategies and emotional eating. Personality and Social Psychology Bulletin, 36(6), 792–804. https://doi.org/10.1177/0146167210371383
Hall, K. D., et al. (2019). Ultra-processed diets cause excess calorie intake and weight gain. Cell Metabolism, 30(1), 67–77.e3. https://doi.org/10.1016/j.cmet.2019.05.008
Jimenez Rincon, S., Dou, N., & Murray-Kolb, L. E. (2022). Daily food insecurity and diet quality. Nutrition Journal, 21, 19. https://doi.org/10.1186/s12937-022-00768-y
Kleve, S., et al. (2022). Diet quality of food-insecure adults. Nutrients, 14(19), 4133. https://doi.org/10.3390/nu14194133
Lane, M. M., et al. (2021). Ultraprocessed food and chronic disease. Nutrients, 13(9), 2778. https://doi.org/10.3390/nu13092778
Leung, C. W., et al. (2014). Food insecurity and diet quality. Journal of the Academy of Nutrition and Dietetics, 114(12), 1943–1953. https://doi.org/10.1016/j.jand.2014.06.353
Marty, L., et al. (2021). Food choice motives and diet quality. Appetite, 157, 105005. https://doi.org/10.1016/j.appet.2020.105005
Michels, N., et al. (2012). Stress and eating behaviour in children. Appetite, 59(3), 762–769. https://doi.org/10.1016/j.appet.2012.08.010
Monteiro, C. A., et al. (2019). Ultra-processed foods: What they are and how to identify them. Public Health Nutrition, 22(5), 936–941. https://doi.org/10.1017/S1368980018003762
Nasreddine, L., et al. (2024). Ultra-processed food consumption and health across socioeconomic strata. BMC Public Health, 24, 19351. https://doi.org/10.1186/s12889-024-19351-7
Nettle, D., Andrews, C., & Bateson, M. (2017). Food insecurity as a driver of obesity. Behavioral and Brain Sciences, 40, e105. https://doi.org/10.1017/S0140525X16000947
Schnabel, L., et al. (2019). Ultraprocessed food consumption and mortality. JAMA Internal Medicine, 179(4), 490–498. https://doi.org/10.1001/jamainternmed.2018.7289
Shivappa, N., et al. (2014). Dietary inflammatory index. Public Health Nutrition, 17(8), 1689–1696. https://doi.org/10.1017/S1368980013002115
Srour, B., et al. (2019). Ultra-processed food intake and cardiovascular disease. BMJ, 365, l1451. https://doi.org/10.1136/bmj.l1451
Srour, B., & Touvier, M. (2020). Ultra-processed foods and human health. EClinicalMedicine, 19, 100294. https://doi.org/10.1016/j.eclinm.2020.100294
Torres, S. J., & Nowson, C. A. (2007). Stress and obesity. Nutrition, 23(11–12), 887–894. https://doi.org/10.1016/j.nut.2007.08.008
Van Strien, T., et al. (2009). Eating style and overweight. Appetite, 52(2), 380–387. https://doi.org/10.1016/j.appet.2008.11.010
Volkow, N. D., Wang, G. J., & Baler, R. D. (2011). Reward and food intake. Trends in Cognitive Sciences, 15(1), 37–46. https://doi.org/10.1016/j.tics.2010.11.001
Yuen, K. F., et al. (2020). Psychological causes of panic buying. IJERPH, 17(10), 3513. https://doi.org/10.3390/ijerph17103513
⁵ Eje intestino-cerebro
Adam, T. C., & Epel, E. S. (2007). Stress, eating and the reward system. Physiology & Behavior, 91(4), 449–458. https://doi.org/10.1016/j.physbeh.2007.04.011
Cryan, J. F., & Dinan, T. G. (2012). Mind-altering microorganisms: The impact of the gut microbiota on brain and behaviour. Nature Reviews Neuroscience, 13(10), 701–712. https://doi.org/10.1038/nrn3346
Cryan, J. F., O’Riordan, K. J., Cowan, C. S. M., Sandhu, K. V., Bastiaanssen, T. F. S., Boehme, M., Codagnone, M. G., Cussotto, S., Fulling, C., Golubeva, A. V., Guzzetta, K. E., Jaggar, M., Long-Smith, C. M., Lyte, J. M., Martin, J. A., Molinero-Perez, A., Moloney, G. M., Morelli, E., Morillas, E., O’Connor, R., Cruz-Pereira, J. S., Peterson, V. L., Rea, K., Ritz, N. L., Sherwin, E., Spichak, S., Teichman, E. M., van de Wouw, M., Ventura-Silva, A. P., Wallace-Fitzsimons, S. E., Hyland, N., Clarke, G., & Dinan, T. G. (2019). The microbiota-gut-brain axis. Physiological Reviews, 99(4), 1877–2013. https://doi.org/10.1152/physrev.00018.2018
Dantzer, R., O’Connor, J. C., Freund, G. G., Johnson, R. W., & Kelley, K. W. (2008). From inflammation to sickness and depression: When the immune system subjugates the brain. Nature Reviews Neuroscience, 9(1), 46–56. https://doi.org/10.1038/nrn2297
Dinan, T. G., Stanton, C., & Cryan, J. F. (2013). Psychobiotics: A novel class of psychotropic. Biological Psychiatry, 74(10), 720–726. https://doi.org/10.1016/j.biopsych.2013.05.001
Evers, C., Stok, F. M., & de Ridder, D. T. D. (2010). Feeding your feelings: Emotion regulation strategies and emotional eating. Personality and Social Psychology Bulletin, 36(6), 792–804. https://doi.org/10.1177/0146167210371383
Jiang, H., Ling, Z., Zhang, Y., Mao, H., Ma, Z., Yin, Y., Wang, W., Tang, W., Tan, Z., Shi, J., Li, L., & Ruan, B. (2015). Altered fecal microbiota composition in patients with major depressive disorder. Brain, Behavior, and Immunity, 48, 186–194. https://doi.org/10.1016/j.bbi.2015.03.016
Maes, M., Kubera, M., & Leunis, J. C. (2008). The gut-brain barrier in major depression: Intestinal mucosal dysfunction with an increased translocation of lipopolysaccharide from gram-negative enterobacteria (leaky gut) plays a role in the inflammatory pathophysiology of depression. Neuro Endocrinology Letters, 29(1), 117–124.
Mayer, E. A., Knight, R., Mazmanian, S. K., Cryan, J. F., & Tillisch, K. (2014). Gut microbes and the brain: Paradigm shift in neuroscience. Journal of Neuroscience, 34(46), 15490–15496. https://doi.org/10.1523/JNEUROSCI.3299-14.2014
Strandwitz, P. (2018). Neurotransmitter modulation by the gut microbiota. Brain Research, 1693, 128–133. https://doi.org/10.1016/j.brainres.2018.03.015
Torres, S. J., & Nowson, C. A. (2007). Relationship between stress, eating behavior, and obesity. Nutrition, 23(11–12), 887–894. https://doi.org/10.1016/j.nut.2007.08.008
Van Strien, T., Herman, C. P., & Verheijden, M. W. (2009). Eating style, overeating, and overweight. Appetite, 52(2), 380–387. https://doi.org/10.1016/j.appet.2008.11.010
Volkow, N. D., Wang, G. J., & Baler, R. D. (2011). Reward, dopamine and the control of food intake. Trends in Cognitive Sciences, 15(1), 37–46. https://doi.org/10.1016/j.tics.2010.11.001
Wallace, C. J. K., & Milev, R. (2017). The effects of probiotics on depressive symptoms in humans: A systematic review. Annals of General Psychiatry, 16, 14. https://doi.org/10.1186/s12991-017-0138-2
Zheng, P., Zeng, B., Zhou, C., Liu, M., Fang, Z., Xu, X., Zeng, L., Chen, J., Fan, S., Du, X., Zhang, X., Yang, D., Yang, Y., Meng, H., Li, W., Melgiri, N. D., Licinio, J., Wei, H., & Xie, P. (2016). Gut microbiome remodeling induces depressive-like behaviors through a pathway mediated by the host’s metabolism. Molecular Psychiatry, 21(6), 786–796. https://doi.org/10.1038/mp.2016.44
⁶ Hiperpalatabilidad y conducta alimentaria
Avena, N. M., et al. (2008). Sugar addiction evidence. Neuroscience & Biobehavioral Reviews, 32(1), 20–39. https://doi.org/10.1016/j.neubiorev.2007.04.019
Fazzino, T. L., et al. (2019). Hyper-palatable foods definition. Obesity, 27(11), 1761–1768. https://doi.org/10.1002/oby.22639
Gearhardt, A. N., et al. (2009). Yale Food Addiction Scale. Appetite, 52(2), 430–436. https://doi.org/10.1016/j.appet.2008.12.003
Gearhardt, A. N., et al. (2017). Food addiction review. Annual Review of Nutrition, 37, 113–134. https://doi.org/10.1146/annurev-nutr-071816-064701
Gearhardt, A. N., et al. (2023). Ultra-processed foods and addictive eating. Current Addiction Reports. https://doi.org/10.1007/s40429-023-00486-3
Hall, K. D., et al. (2019). Ultra-processed diets and weight gain. Cell Metabolism, 30(1), 67–77.e3. https://doi.org/10.1016/j.cmet.2019.05.008
Monteiro, C. A., et al. (2019). Ultra-processed foods classification. Public Health Nutrition, 22(5), 936–941. https://doi.org/10.1017/S1368980018003762
Schulte, E. M., et al. (2015). Addictive foods characteristics. PLoS ONE, 10(2), e0117959. https://doi.org/10.1371/journal.pone.0117959
Schulte, E. M., et al. (2017). Food addiction construct commentary. Neuropsychopharmacology, 42(13), 2551–2553. https://doi.org/10.1038/npp.2017.148
Volkow, N. D., et al. (2013). Obesity and addiction. Obesity Reviews, 14(1), 2–18. https://doi.org/10.1111/j.1467-789X.2012.01031.x
⁷ Estrés y alimentación emocional
Adam, T. C., & Epel, E. S. (2007). Stress, eating and the reward system. Physiology & Behavior, 91(4), 449–458. https://doi.org/10.1016/j.physbeh.2007.04.011
Ammar, A., Brach, M., Trabelsi, K., Chtourou, H., Boukhris, O., Masmoudi, L., et al. (2020). Effects of COVID-19 home confinement on eating behaviour and physical activity. Nutrients, 12(6), 1583. https://doi.org/10.3390/nu12061583
Arafat, S. M. Y., Kar, S. K., Marthoenis, M., Sharma, P., Apu, E. H., & Kabir, R. (2020). Psychological underpinning of panic buying during pandemic (COVID-19). Psychiatry Research, 289, 113061. https://doi.org/10.1016/j.psychres.2020.113061
Bentall, R. P., Lloyd, A., Bennett, K., McKay, R., Mason, L., Murphy, J., et al. (2021). Pandemic buying: Testing a psychological model of over-purchasing. British Journal of Health Psychology, 26(3), 804–828. https://doi.org/10.1111/bjhp.12500
Berkowitz, S. A., Seligman, H. K., & Basu, S. (2022). Food insecurity, food environments, and diet quality. Preventive Medicine Reports, 27, 101912. https://doi.org/10.1016/j.pmedr.2022.101912
Calder, P. C., Ahluwalia, N., Brouns, F., Buetler, T., Clement, K., Cunningham, K., et al. (2011). Dietary factors and low-grade inflammation in relation to overweight and obesity. British Journal of Nutrition, 106(S3), S5–S78. https://doi.org/10.1017/S0007114511005460
Dhurandhar, E. J. (2016). The food insecurity-obesity paradox. Current Obesity Reports, 5(2), 152–156. https://doi.org/10.1007/s13679-016-0205-3
Di Renzo, L., Gualtieri, P., Pivari, F., Soldati, L., Attinà, A., Cinelli, G., et al. (2020). Eating habits and lifestyle changes during COVID-19 lockdown. Journal of Translational Medicine, 18, 229. https://doi.org/10.1186/s12967-020-02399-5
Evers, C., Stok, F. M., & de Ridder, D. T. D. (2010). Feeding your feelings: Emotion regulation strategies and emotional eating. Personality and Social Psychology Bulletin, 36(6), 792–804. https://doi.org/10.1177/0146167210371383
Hall, K. D., Ayuketah, A., Brychta, R., Cai, H., Cassimatis, T., Chen, K. Y., et al. (2019). Ultra-processed diets cause excess calorie intake and weight gain: An inpatient randomized controlled trial. Cell Metabolism, 30(1), 67–77.e3. https://doi.org/10.1016/j.cmet.2019.05.008
Jimenez Rincon, S., Dou, N., & Murray-Kolb, L. E. (2022). Daily food insecurity is associated with diet quality, but not energy intake, among low-income adults. Nutrition Journal, 21, 19. https://doi.org/10.1186/s12937-022-00768-y
Kleve, S., et al. (2022). The diet quality of food-insecure adults: A cross-sectional analysis. Nutrients, 14(19), 4133. https://doi.org/10.3390/nu14194133
Lane, M. M., Davis, J. A., Beattie, S., Gómez-Donoso, C., Loughman, A., O’Neil, A., et al. (2021). Ultraprocessed food and chronic disease: A systematic review and meta-analysis. Nutrients, 13(9), 2778. https://doi.org/10.3390/nu13092778
Leung, C. W., Epel, E. S., Ritchie, L. D., Crawford, P. B., & Laraia, B. A. (2014). Food insecurity is inversely associated with diet quality of lower-income adults. Journal of the Academy of Nutrition and Dietetics, 114(12), 1943–1953. https://doi.org/10.1016/j.jand.2014.06.353
Marty, L., de Lauzon-Guillain, B., Labesse, M., & Nicklaus, S. (2021). Food choice motives and the nutritional quality of diet during lockdown. Appetite, 157, 105005. https://doi.org/10.1016/j.appet.2020.105005
Michels, N., Sioen, I., Braet, C., Huybrechts, I., Vanaelst, B., & De Henauw, S. (2012). Stress, emotional eating behaviour and dietary patterns in children. Appetite, 59(3), 762–769. https://doi.org/10.1016/j.appet.2012.08.010
Monteiro, C. A., Cannon, G., Levy, R. B., Moubarac, J. C., Louzada, M. L. C., & Jaime, P. C. (2019). Ultra-processed foods: What they are and how to identify them. Public Health Nutrition, 22(5), 936–941. https://doi.org/10.1017/S1368980018003762
Nasreddine, L., et al. (2024). Ultra-processed food consumption and health across socioeconomic strata. BMC Public Health, 24, 19351. https://doi.org/10.1186/s12889-024-19351-7
Nettle, D., Andrews, C., & Bateson, M. (2017). Food insecurity as a driver of obesity in humans. Behavioral and Brain Sciences, 40, e105. https://doi.org/10.1017/S0140525X16000947
Schnabel, L., Kesse-Guyot, E., Allès, B., Touvier, M., Srour, B., Hercberg, S., & Buscail, C. (2019). Association between ultraprocessed food consumption and risk of mortality. JAMA Internal Medicine, 179(4), 490–498. https://doi.org/10.1001/jamainternmed.2018.7289
Shivappa, N., Steck, S. E., Hurley, T. G., Hussey, J. R., & Hébert, J. R. (2014). Designing and developing a literature-derived, population-based dietary inflammatory index. Public Health Nutrition, 17(8), 1689–1696. https://doi.org/10.1017/S1368980013002115
Srour, B., Fezeu, L. K., Kesse-Guyot, E., Allès, B., Méjean, C., Andrianasolo, R. M., et al. (2019). Ultra-processed food intake and risk of cardiovascular disease. BMJ, 365, l1451. https://doi.org/10.1136/bmj.l1451
Srour, B., & Touvier, M. (2020). Ultra-processed foods and human health: What do we already know and what will further research tell us? EClinicalMedicine, 19, 100294. https://doi.org/10.1016/j.eclinm.2020.100294
Torres, S. J., & Nowson, C. A. (2007). Relationship between stress, eating behavior, and obesity. Nutrition, 23(11–12), 887–894. https://doi.org/10.1016/j.nut.2007.08.008
Van Strien, T., Herman, C. P., & Verheijden, M. W. (2009). Eating style, overeating, and overweight. Appetite, 52(2), 380–387. https://doi.org/10.1016/j.appet.2008.11.010
Volkow, N. D., Wang, G. J., & Baler, R. D. (2011). Reward, dopamine and the control of food intake. Trends in Cognitive Sciences, 15(1), 37–46. https://doi.org/10.1016/j.tics.2010.11.001
Yuen, K. F., Wang, X., Ma, F., & Li, K. X. (2020). The psychological causes of panic buying following a health crisis. International Journal of Environmental Research and Public Health, 17(10), 3513. https://doi.org/10.3390/ijerph17103513
⁸ Cultura, cuerpo y trastornos alimentarios
Becker, A. E., Burwell, R. A., Herzog, D. B., Hamburg, P., & Gilman, S. E. (2002). Eating behaviours and television exposure. British Journal of Psychiatry, 180(6), 509–514. https://doi.org/10.1192/bjp.180.6.509
Fardouly, J., & Vartanian, L. R. (2016). Social media and body image. Current Opinion in Psychology, 9, 1–5. https://doi.org/10.1016/j.copsyc.2015.09.005
Festinger, L. (1954). Social comparison theory. Human Relations, 7(2), 117–140. https://doi.org/10.1177/001872675400700202
Grabe, S., Ward, L. M., & Hyde, J. S. (2008). Media and body image. Psychological Bulletin, 134(3), 460–476. https://doi.org/10.1037/0033-2909.134.3.460
Jiotsa, B., et al. (2021). Social media use and body image disorders: Association between frequency of comparing one’s own physical appearance to that of people being followed on social media and body dissatisfaction and drive for thinness. International Journal of Environmental Research and Public Health, 18(6), 2880. https://doi.org/10.3390/ijerph18062880
Logrieco, G., et al. (2021). The impact of music videos on body image and eating disorders: A systematic review. Eating and Weight Disorders – Studies on Anorexia, Bulimia and Obesity, 26, 403–421. https://doi.org/10.1007/s40519-020-00911-x
McLean, S. A., et al. (2015). Does the digital world matter? Real-life images, edited images, and adolescent girls’ body dissatisfaction. International Journal of Eating Disorders, 48(8), 1129–1133. https://doi.org/10.1002/eat.22440
Rounsefell, K., et al. (2020). Social media, body image and food choices in healthy young adults: A mixed methods systematic review. Nutrients, 12(5), 1336. https://doi.org/10.3390/nu12051336
Schaefer, L. M., et al. (2018). SATAQ-4 validation. International Journal of Eating Disorders, 51(2), 158–170. https://doi.org/10.1002/eat.22819
Stice, E. (2002). Eating pathology meta-analysis. Psychological Bulletin, 128(5), 825–848. https://doi.org/10.1037/0033-2909.128.5.825
⁹ Conexión social y salud
Baumeister, R. F., & Leary, M. R. (1995). The need to belong: Desire for interpersonal attachments as a fundamental human motivation. Psychological Bulletin, 117(3), 497–529. https://doi.org/10.1037/0033-2909.117.3.497
Berkman, L. F., & Syme, S. L. (1979). Social networks, host resistance, and mortality: A nine-year follow-up study of Alameda County residents. American Journal of Epidemiology, 109(2), 186–204. https://doi.org/10.1093/oxfordjournals.aje.a112674
Cacioppo, J. T., & Cacioppo, S. (2014). Social relationships and health: The toxic effects of perceived social isolation. Social and Personality Psychology Compass, 8(2), 58–72. https://doi.org/10.1111/spc3.12087
Calhoun, J. B. (1962). Population density and social pathology. Scientific American, 206(2), 139–148.
Calhoun, J. B. (1973). Death squared: The explosive growth and demise of a mouse population. Proceedings of the Royal Society of Medicine, 66(1), 80–88.
Durkheim, É. (2006). El suicidio (obra original publicada en 1897). Akal.
Haslam, C., Jetten, J., Postmes, T., & Haslam, S. A. (2009). Social identity, health and well-being: An emerging agenda for applied psychology. Applied Psychology, 58(1), 1–23. https://doi.org/10.1111/j.1464-0597.2008.00379.x
Holt-Lunstad, J., Smith, T. B., & Layton, J. B. (2010). Social relationships and mortality risk: A meta-analytic review. PLoS Medicine, 7(7), e1000316. https://doi.org/10.1371/journal.pmed.1000316
House, J. S., Landis, K. R., & Umberson, D. (1988). Social relationships and health. Science, 241(4865), 540–545. https://doi.org/10.1126/science.3399889
Tajfel, H., & Turner, J. C. (1979). An integrative theory of intergroup conflict. En W. G. Austin & S. Worchel (Eds.), The social psychology of intergroup relations (pp. 33–47). Brooks/Cole.
Twenge, J. M., Baumeister, R. F., DeWall, C. N., Ciarocco, N. J., & Bartels, J. M. (2007). Social exclusion decreases prosocial behavior. Journal of Personality and Social Psychology, 92(1), 56–66. https://doi.org/10.1037/0022-3514.92.1.56